2021.07.13

医療を生活に寄り添った一連のサービスとして捉え、必要とする人にいかに効果的に届けるかを研究する学問「ヘルスサービスリサーチ」。時に政策提言につながることもあり、近年では社会的影響力が大きい領域として注目されています。今回は、糖尿病領域でヘルスサービスリサーチを実践する、国立国際医療研究センター・筑波大学の杉山雄大先生に話を伺いました。
子ども時代から、友達とよく遊び、スポーツ好きなタイプでした。やりたいことが2つあればどちらも取ろうとする、欲張りな性格だったように思います。中高生のころはエネルギー・環境問題に興味がありましたが、「困っている人を助けたい」「多くの人の役に立ちたい」という根本にある思いが強くなり、最終的には医学の道を志しました。
公衆衛生の道を進むことに決めた最初の転機は大学3年の春です。進路について考えたときに、「そういえば環境のことにも興味があったな」と、医学と関連する領域がないかを調べました。公衆衛生というワードにたどり着き、学内の公衆衛生学教室で学び始めました。その後、大学5年の時に米国ペンシルベニア大学に短期留学し、疫学の研究をしたことで、この分野でやっていこうという思いを強めました。
漠然とですが、このとき挑戦したいと思っていたのは、患者個人の病気や苦悩にしっかりと向き合った上で「病気を治療しておしまい」にするのではなく、大きな視点で医療を捉え、社会における全体最適のあり方も追求することです。その具体的な手段として、多くの人が罹患する国民病の疫学研究が、私にはマッチしているように思いました。そして、人間にとって欠かせない「食」が関わる点に面白さを感じ、研究分野に糖尿病を選びました。初期研修後は国立国際医療センターでの後期研修に入り、1年後に並行して東京大学大学院(公衆衛生学分野)で研究を学び始めました。

後期研修と大学院での研究の二足の草鞋を履く生活にはやりがいもありましたが、時として作業量が膨大になり、思うように研究が進まない悔しさもありました。また、表面上解析が得意だったこともあって、周囲から臨床データの分析を依頼されることが徐々に増えていきました。極端な例では「何かこのデータで有意差を出して」と言われるなど、いつの間にか便利屋のような存在になっている自分に気付きました。「このままではダメだ」と焦りを覚え、公衆衛生学を学び直すためにUCLAへ行くことを決意しました。約2年かけて学位(MS)を取得するとともに、医学部のヘルスサービスリサーチ部門に開設されていたフェローシッププログラムに客員フェローとして参加しました。
UCLAでは、公衆衛生学の全体像を体系立てて学び、そして「論文のため」ではなく、「実践のため」の研究の重要性を教わりました。参加したプログラムでは年に2回、研究の途中経過を発表して、教授陣から批評を受ける機会がありました。先生方の非常に厳格な姿勢には衝撃を受けました。小手先で論文に仕立て上げようとしていたり、本質的な意義が薄かったりすると徹底的に指摘が入ります。「その研究は世の中に対してどんなインパクトを与えるのか」を問われ続け、考え抜いた経験は、私の研究者としての礎になっています。
国内には政策に役立てられるデータがあまり多くないという印象だったので、帰国後はそれを充実させるために尽力したいと考え、レセプトを活用した糖尿病の実態調査を行いました。診療報酬の明細書であるレセプトを調査することで、全国各地の医療機関でどのような診療が行われているかを正確に把握することができます。糖尿病患者に対して行うべき網膜症の検査は、ガイドラインで年1回受けることが推奨されていますが、実際に年1回以上受けている患者さんは5割に届いていませんでした。さらに、糖尿病の専門医がいる医療機関とそれ以外では、検査の受診率にかなりの差があることが判明しました。令和2年度の診療報酬改定では、我々が集めて解析したこのデータが、生活習慣病管理料の算定要件に影響を及ぼしたという手ごたえを感じています。
「本来やるべきことが実施されていない」ということを全国レベルのデータで示すと、大きな訴求力があり、政府を動かすことにもつながります。こうした研究を通して実社会をプラスの方向へ動かすためには、行政や医師会などのステークスホルダーに対しても、丁寧かつ分かりやすい情報提供をすることが肝要だと思っています。研究が政策につながることは大きな喜びですが、研究者としてどこまでも科学に対して誠実でありたいと考えています。
糖尿病の分野で行った研究を他分野に展開することも始めました。6つのナショナルセンター(国立高度専門医療研究センター)※が連携して、レセプトを用いた疫学研究や医療の実態を示す研究を行っていて、私はその事務局を担っています。所属する組織は違いますが、同じ志を持つ仲間が集まっており、とても良いチームだと感じています。
※国立がん研究センター、国立循環器病研究センター、国立精神・神経医療研究センター、国立国際医療研究センター、国立成育医療研究センター、国立長寿医療研究センター
より正確に診療の実態を把握するため、患者や現場の医師の声を積極的に収集していく予定です。がん領域などで推進されている「患者報告アウトカム(PRO:Patient Reported Outcome)」も、糖尿病領域にはまだまだ取り入れられていないという印象です。PROは、症状や薬の副作用に対する患者自らの評価や訴えのことを指します。一方、糖尿病患者には、病気を恥ずべきことと捉える「スティグマ」を抱く人も多く、あまり自分の病気のことをオープンにしない傾向があります。なかなか本音が聞こえてこないからこそ、丁寧に患者さんの声を収集し、治療や生活の改善に役立てるような調査や研究をデザインしていきたいと考えています。
加えて、医療従事者向けだけではなく、一般向けの情報発信にも力を入れていきたいです。かつて糖尿病情報センターのウェブサイトには医療従事者向けの情報しか掲載されていなかったため、患者さん向けのコンテンツを仲間と立ち上げました。月間50万ビューの閲覧があり、現在も運営に携わっています。また最近では、6つのナショナルセンターで、情報発信について情報共有し合う連絡会議を設置しました。多くの医療・研究機関において、直接的な利益や業績を生みにくい情報発信の部署は、どうしても存在感を発揮しづらい傾向にあります。しかし、患者さんやその家族の方はもちろんのこと、すべての国民に向けて質の高い医療情報を広く提供するのは、非常に大切なことです。中立的な情報発信を可能にするスキームを作ることも、私たちの役割の一つだと感じています。

社会医学とは少し離れますが、国立国際医療研究センターで行われるCOVID-19関連の研究の進捗管理と情報発信を行う事務局を担当しています。事務作業がほとんどで、研究者としての時間が割かれることに戸惑いも感じていましたが、COVID-19と戦う現場の医療従事者、研究者に敬意を抱きながら、1年以上続けています。
また、現在の状況下だからこそ、「日本版CDC」創設の必要性を改めて感じました。米国では、NIH※1が根源的な研究を推進して人類の健康に貢献する「攻め」の組織であるのに対し、CDC※2は国民を疾病の脅威からガードする「守り」の組織というイメージです。単なる「感染対策のため」の組織ではなく、慢性疾患や母子保健、国際医療なども含めた幅広い領域をカバーしています。
ナショナルセンターはCDCと似た要素を持っていると以前から思っており、実際に数年前から、CDC的な役割を強調していこうという議論が進んでいました。しかし、COVID-19の蔓延で「CDC=感染症」という認識が強まってしまい、治療や研究開発も含めた感染症の専門機関だと誤って理解されている人も多いと思います。感染症への対応はもちろん最重要ですが、本来は国民を脅かすあらゆる疾病に対して、幅広く基盤的なデータを取り続け、情報を発信し続けることが重要だという思いを強めました。その情報が、どこかの誰かの役に立てばいいと考えています。
※1 National Institutes of Health…米国立衛生研究所
※2 Centers for Disease Control and Prevention…米疾病対策センター
私が取り組んでいるヘルスサービスリサーチは、「生物医学研究の成果をすべての国民が容易に利用できるように、保健医療を提供するためのネットワークを改善しようとするもの」などと定義されています。ここにおいて特に重要な観点は、エビデンス診療ギャップ(※下図参照)を埋めることです。基礎・臨床研究で判明している診療のレベル(エビデンス)と、実際の臨床で行われている診療のレベル(プラクティス)は、時として乖離しています。基礎・臨床研究を推進することは大切ですが、それだけを追求すれば、実臨床との落差は大きくなるばかりです。限りある医療資源をどのように配分し、実際に提供される医療のレベルをどう上げるのかを考えて、バランスの取れた仕組みを作ることが求められています。
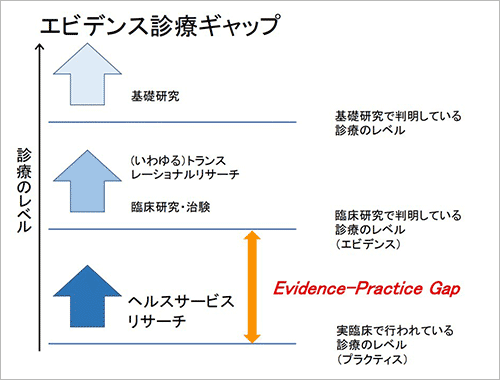
私自身は、臨床と社会医学の間に立っているような感覚で日々を過ごしており、両者は相反するものではないことを実感しています。臨床の専門医として定期的に外来を担当したり、産業医としての仕事を受けたりして、目の前の個人に対してベストな治療法と対応を考えています。一方で、俯瞰した視点で医療サービス全体のことを考えながら調査や研究を進めています。加えて、週に1回の割合で勤務する筑波大学では、私の経験や課題認識、学んできた研究手法を学生に伝えること、大学での研究に生かすことも行っています。とても忙しいですが、やりがいを感じています。
社会医学には、それに特化した専門家も重要ですが、私のような臨床と社会医学に関わりたいと思う、ある意味「欲張りな」医師にもまたその経験を生かした役割があり、その人に合ったバランスで活躍できる分野だと思います。

2006年、東京大学医学部医学科を卒業後、初期研修を経て、国立国際医療センター戸山病院(現国立国際医療研究センター病院)で内科・糖尿病・内分泌の後期研修。12年にカリフォルニア大学ロサンゼルス校(UCLA)公衆衛生大学院ヘルスサービス学部修士課程(MS)、14年に東京大学大学院医学系研究科博士課程社会医学専攻公衆衛生学分野を修了。17年から国立国際医療研究センターにて現職(国際医療協力局グローバルヘルス政策研究センター主任研究員を併任)。18年から筑波大学にて現職(ヘルスサービス開発研究センター副センター長を併任)。社会医学系専門医協会社会医学系指導医。日本公衆衛生学会認定専門家。